بیماری پوستی در سالمندان
این مقاله با موضوع بیماری پوستی در سالمندان مقاله ای ارائه شده توسط دکتر Sarita Singh، مشاور و متخصص پوست و محقق سرطان پوستی، بیمارستان چلسی و وست مینستر، در کنفرانس پیری GM و بهداشت امروز در ادینبورگ است که مطمئنا حاوی اطلاعات بسیار مفیدی در رابطه با بیماری پوستی در سالمندان می باشد.
مقدمه ای بر بیماری پوستی در سالمندان

سازمان بهداشت جهانی پیش بینی کرده است که جمعیت جهانی افراد بالای 60 سال در سال 2050 به دو میلیارد نفر خواهد رسید. در نتیجه بار بیماری پوستی در سالمندان افزایش ناگزیر خواهد داشت.
پیری با تغییرات ساختاری و عملکردی پوست همراه است و می تواند باعث نازک شدن اپیدرم و درم، تکه تکه شدن کلاژن و الیاف الاستیک و کاهش ترمیم سلول و ترمیم DNA شود. همچنین کاهش ملانوسیت ها و کاهش عملکرد غدد چربی و همچنین کاهش چربی های پوست، عروق و ساختارهای پشتیبانی کننده در این دوران وجود دارد.
تأثیر بیماری پوستی در سالمندان می تواند شامل تاثیرات جسمی و روانی باشد. تأثیر جسمی شامل درد، خارش و اختلال در خواب است. برخی از مشکلات پوستی همچون پسوریازیس و آرتروپاتی پسوریازیس بر سیستم های دیگر بدن نیز تاثیر می گذارند.
تأثیر روانشناختی بیماری پوستی در سالمندان شامل از دست دادن اعتماد به نفس، افسردگی و اضطراب، مشکلات در روابط بین فردی و محدود کردن فعالیت های اوقات فراغت است. در این مورد تأثیر بر سایر اعضای خانواده، به ویژه مراقبان را نیز نباید دست کم گرفت.

مطالعات نشان داده است که شایع ترین مشخصه بیماری پوستی در سالمندان شامل خارش، درماتوزهای اگزمایی، عفونتها و بدخیمی های پوست است.
در این مقاله بررسی های انجام شده و برنامه های مدیریتی بحث خواهد شد. همچنین نحوه شناسایی ضایعات مشکوک به سرطان پوست و همچنین زمان مراجعه به یک متخصص پوست را مشخص می کند.
خارش
خارش به عنوان یک احساس ناخوشایند از پوست تعریف می شود که میل به خراشیدن را تحریک می کند. چهار دسته از خارش شامل خارش موضعی با یا بدون بثورات و خارش عمومی با یا بدون بثورات است.
Xerosis نام پزشکی خشکی پوست است و در سن 70 سالگی تقریباً همه بزرگسالان به آن مبتلا می شوند. خشکی پوست شایعترین علت خارش عمومی و بدون بثورات در افراد مسن است.
انبوهی از داروها می توانند باعث خارش شوند از جمله داروهای ضد فشار خون، آنتی بیوتیک ها، داروهای ادرار آور و روانگردان. برخی از داروها با ایجاد مکانیسم های متعدد، یا با تحریک فوران التهابی اولیه یا فعال سازی مستقیم اعصاب، باعث خارش می شوند. مکانیسم هایی که باعث می شوند بسیاری از داروها باعث خارش شوند ناشناخته است.
در خارش عمومی بدون بثورات، بیماری سیستمیک زمینه ای تا 50٪ موارد را تشکیل می دهد. این موضوع می تواند ناشی از دیابت و بیماری تیروئید گرفته تا نارسایی کلیه و لنفوم باشد. تحقیقات مناسب برای روشن کردن علت اصلی شامل بررسی دقیق خون، فریتین، عملکرد کلیه و کبد، عملکرد تیروئید، گلوکز و اشعه ایکس قفسه سینه است.
درماتوزهای اگزمایی
درماتوزهای اگزمایی در افراد مسن عبارتند از:
- اگزمای آستاتوتیک
- درماتیت سبوروییک- تا 31٪ از بیماران مسن
- درماتیت تماسی آلرژیک- تا 11٪ از بیماران مسن
- درماتیت همراه با بی اختیاری
- درماتیت سبوروییک در بیماران مبتلا به پارکینسون و اختلالات سیستم عصبی مرکزی رخ می دهد. تا 81٪ بیماران مبتلا به زخمهای وریدی مزمن نیز به درماتیت تماسی آلرژیک به داروهای موضعی و پانسمان مبتلا می شوند.
- درماتیت همراه با بی اختیاری تا 50٪ از کل بیماران بی اختیار را تحت تأثیر قرار می دهد و بیماران مسن اغلب به آن مبتلا هستند. این مسئله زمانی پیش می آید که رطوبت بیش از حد از ادرار و یا مدفوع منجر به کم آبی و تحریک شیمیایی اپیدرم شود. در این مورد عفونت باکتریایی ثانویه شایع است.
تحقیقات مربوط به درماتیت شامل سواب برای میکروبیولوژی و خراش پوست برای قارچ شناسی است. آزمایش اچ آی وی نیز در مورد درماتیت سبوروییک گسترده یا مقاوم باید در نظر گرفته شود.
در صورت مشکوک بودن به درماتیت تماسی آلرژیک، بیماران باید برای آزمایش پچ معرفی شوند. این ارجاع همچنین باید هنگامی انجام شود که اگزمای حاد یا مزمن به درمان پاسخ ندهد یا توزیع غیر معمولی در این مسئله وجود داشته باشد. اگزمای وریدی و اگزمای پلک باید توسط یک متخصص مورد معاینه قرار گیرد.
نرم کننده ها همراه با مواد مرطوب کننده بهترین استراتژی برای درمان خشکی پوست در بیماران سالمند است. برای جلوگیری از صدمات پوستی، استفاده از مواد جایگزین صابون و پاک کننده های غیر شوینده می تواند بروز پارگی پوست و درماتیت بی اختیاری را کاهش دهد.
در حالت کلی مدیریت و کنترل توصیه شده برای مشکلات پوستی چون خارش و درماتوزهای اگزماتو نرم کننده ها (ترجیحاً پماد حاوی اوره) و جایگزین های صابون است. استحمام در آب خنک به مدت 10 دقیقه لایه شاخی را قادر به جذب آب می کند و بیمار باید بلافاصله بعد از آن در یک محیط مرطوب قرار گیرد.
برای مناطق اگزمایی فعال، باید یک استروئید موضعی با قدرت خفیف و متوسط روی صورت یک بار در روز به مدت دو هفته و سپس 1-2 بار در هفته به عنوان نگهدارنده استفاده شود. در حالی که از یک استروئید موضعی با قدرت متوسط می توان یک بار در روز به مدت دو هفته و سپس 1-2 بار در هفته به عنوان نگهدارنده در بدن استفاده کرد.
عفونت های باکتریایی ثانویه باید با آنتی بیوتیک های مناسب درمان شوند. در صورت لزوم بیماران باید برای آزمایش پچ و فشرده سازی برای اگزمای وریدی ارجاع شوند.
درمان های خط دوم و سوم شامل فوتوتراپی و درمان های سیستمیک مانند متوترکسات، مایکوفنولات و سیکلوسپورین است.
مدیریت درماتیت سبوروییک شامل 2٪ شامپو کتوکونازول به پوست سر (و پوست بدن) دو بار در هفته به مدت چهار هفته و سپس یک بار در هفته به عنوان نگهدارنده است. یک شامپوی حاوی روغن نارگیل یا اسید سالیسیلیک و یک استروئید موضعی نیز می تواند یک بار در روز به مدت دو هفته و سپس دو بار در هفته به عنوان نگهدارنده روی پوست سر (ترجیحاً موس، لوسیون یا شامپو) استفاده شود.
علاوه بر این، می توان از یک استروئید موضعی خفیف که حاوی ماده ضد قارچی است، استفاده کرد.
عفونت ها
عفونت های پوستی شایع موارد بیماری پوستی در سالمندان را شامل می شوند که عبارتند از کاندیدیازیس، درماتوفیتوز، عفونت های باکتریایی و ویروسی. تحقیقات در مورد عفونت های قارچی باید شامل نمونه هایی برای قارچ شناسی (خراش پوست، ساقه مو، ناخن) برای میکروسکوپ مستقیم (همراه با هیدروکسید پتاسیم) و کشت (نتایج کشت حدود شش هفته طول بکشد) باشد و یک سواب برای میکروبیولوژی نیز باید وجود داشته باشد.
عفونت های موضعی باید با ایمیدازول های موضعی (به عنوان مثال کلوتریمازول) یا آلیلامین ها (به عنوان مثال تربینافین) درمان شوند. به طور گسترده، بیماری های مو یا ناخن باید با تربینافین، گریزئوفولوین یا ایتراکونازول پالس درمان شود و عملکرد کبد نیز باید در این مورد کنترل شود.
مدیریت اینترتریگو شامل 2٪ شامپو کتوکونازول برای شستن پوست به مدت چهار هفته و سپس یک بار در هفته به عنوان نگهدارنده است. یک پودر ضد قارچ به عنوان پیشگیری موثر است و در موارد شدید می توان از داروی ایتراکونازول 200 میلی گرم در مدت 14 روز استفاده کرد.
درمان این مشکل با پرمترین یا ایورمکتین خوراکی انجام می شود و عفونت های باکتریایی ثانویه نیز نیاز به درمان با آنتی بیوتیک مناسب دارند.
بدخیمی
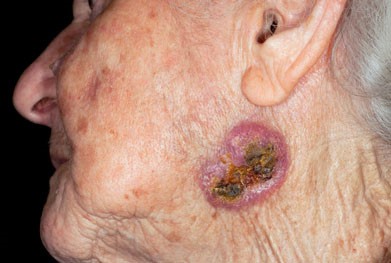
عمل جراحی تنها روش درمانی ملانوم است. عوامل خطرزا برای به وجود آمدن این بیماری پوستی در سالمندان عبارتند از: پوست روشن، کک و مک، چشمهای آبی یا سبز، موهای قرمز یا بلوند، افزایش تعداد خال (> 100)، سرکوب سیستم ایمنی، سابقه خانوادگی، آفتاب و قرار گرفتن در معرض UVR با سابقه آفتاب سوختگی شدید در اوایل زندگی.
پرچم های قرمز دیگر در بیماران، ظهور ناگهانی خال های جدید است. برای تمایز ضایعه مشکوک از خال معمولی می توان از روش های ABCDE و “جوجه اردک زشت” استفاده کرد. ABCDE مخفف Asymmetry، Border، Color، Diameter و Evolution است. جوجه اردک زشت زمانی است که ضایعه ای متفاوت از بقیه خال ها روی پوست فرد ظاهر شود.
کارسینومای سلولی می تواند به صورت یک لکه پوسته ای قرمز ضخیم شده که ممکن است خونریزی کند یا یک ضایعه غیر التیام دهنده باشد و اغلب دردناک است. در مکانهایی که به طور مزمن در معرض آفتاب قرار دارند مانند صورت، دستها و بازوها ایجاد می شود. کارسینومای سلولی ممکن است در گوش و لب ها نیز رخ دهد و هر چیزی که بیش از 2 سانتی متر باشد خطر متاستاز در آن بیشتر است.
سرطان سلول بازال رایج ترین و کم خطرترین شکل سرطان پوست است. این یک توده مرواریدی قرمز یا کم رنگ یا ناحیه ای خشک پوسته پوسته است و معمولاً یک ضایعه غیر قابل درمان است.
نتیجه
به طور خلاصه، پیری با تغییرات ساختاری و عملکردی در پوست همراه است که پوست را مستعد بیماری های پوستی می کند. خشکی پوست شایع ترین بیماری پوستی در سالمندان است. بیماران مسن همچنین بیشتر در معرض عفونت های پوستی هستند و میزان بدخیمی پوست در آنها در حال افزایش است.
باید در بیماران مسن پذیرش شده به دنبال درماتوزهای تشخیص داده نشده، عفونت ها، سرطان های پوست و بیماری های اساسی سیستمیک، یک معاینه پوستی کامل انجام شود. پس از تشخیص خارش به عنوان بیماری پوستی در سالمندان نرم کننده ها و جایگزین های صابون باید به عنوان درمان اساسی برای جلوگیری از خشکی و آسیب پوست تجویز شوند.
توصیه های اصلی در نظر گرفتن عفونت باکتریایی ثانویه در انواع بیماری پوستی در سالمندان است؛ همچنین باید به دنبال بدخیمی های پوستی باشید و بلافاصله به یک متخصص پوست مراجعه کنید و بدخیمی را علت ضایعات بهبود نیافته بدانید.